Diabetes insipido é aquele sintoma que todos ignoram, e a verdade é a seguinte: isso revela um problema hormonal sério. Vamos combinar, você já sentiu sede extrema e não sabia por quê?
O Que Realmente é Diabetes Insipido? Entenda a Diferença
Olha só: muita gente confunde com diabetes comum, mas não tem nada a ver.
O diabetes insipido, ou DI, é um distúrbio hormonal puro. Aqui está o detalhe: o problema central está no hormônio antidiurético, o ADH.
Pode confessar, você já ouviu falar em vasopressina? É o mesmo hormônio, e quando ele falha, o corpo perde o controle da água.
Mas preste atenção: isso causa poliúria, que é produção excessiva de urina, e polidipsia, a sede extrema.
Dados do mundo real mostram que pacientes podem urinar até 20 litros por dia, um número assustador. O grande segredo? A urina fica tão clara que parece água.
Vamos ao pulo do gato: enquanto o diabetes mellitus mexe com açúcar no sangue, o DI é pura regulação hídrica. Erro comum é tratar como se fosse a mesma coisa, mas o diagnóstico e tratamento são totalmente diferentes.
Em Destaque 2026: O diabetes insipidus é uma condição rara caracterizada pela produção excessiva de urina diluída e sede intensa, decorrente de um desequilíbrio no hormônio antidiurético (ADH) ou na resposta renal a ele, sem relação com o diabetes mellitus.
Diabetes Insípido: O Sintoma Que Todos Ignoram (e o Que Isso Revela)
Vamos combinar, a sede extrema e a necessidade de ir ao banheiro a toda hora podem parecer incômodos comuns. Mas, e se eu te dissesse que esses sinais podem apontar para algo muito mais sério? Estou falando do diabetes insípido, uma condição que, acredite, não tem nada a ver com o diabetes que mexe com a sua glicose.
A verdade é que o diabetes insípido mexe com o equilíbrio de água do seu corpo. O problema central está no hormônio antidiurético (ADH), também conhecido como vasopressina. Ele é o maestro que comanda os rins a reterem água. Quando algo falha nessa orquestra, a água vai embora em excesso.
Pode confessar, a gente tende a ignorar os sinais. Mas o diabetes insípido exige atenção. Ele se manifesta de formas diferentes e entender isso é o primeiro passo para cuidar da sua saúde. Vamos desvendar esse mistério juntos.
| Raio-X do Diabetes Insípido | |
|---|---|
| Sintomas Principais | Poliúria (excesso de urina) e Polidipsia (sede extrema) |
| Relação com Glicose | Nenhuma ligação com diabetes mellitus |
| Hormônio Chave | Hormônio Antidiurético (ADH) / Vasopressina |
| Tipos Comuns | Central, Nefrogênico, Gestacional |
| Urina | Muito clara e em grande volume |
| Risco Imediato | Desidratação severa |
O Que É Diabetes Insípido: Definição e Tipos Principais
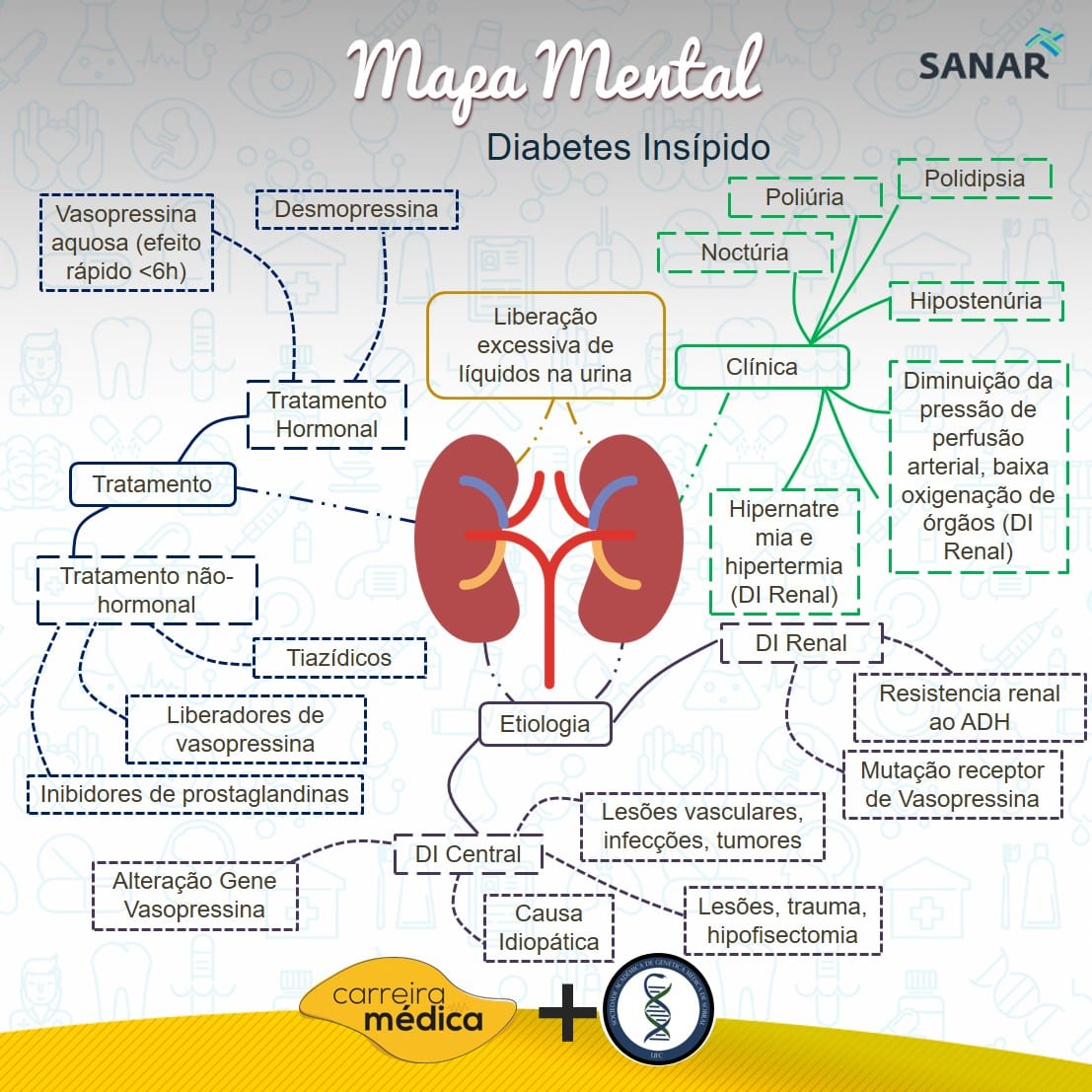
Olha só, o diabetes insípido (DI) é um distúrbio raro que afeta a forma como os rins controlam a quantidade de água no corpo. Ele causa a produção de um volume muito grande de urina, o que leva a uma sede insaciável. É crucial entender que ele não está ligado ao diabetes mellitus, que é o tipo mais conhecido e que mexe com os níveis de açúcar no sangue.
O cerne do problema está no hormônio antidiurético (ADH), a vasopressina. Esse hormônio, produzido no cérebro, sinaliza para os rins que eles devem reabsorver água. No DI, ou o corpo não produz ou não libera ADH suficiente, ou os rins não conseguem responder a ele. Isso resulta em uma perda excessiva de água pela urina.
Existem três tipos principais a serem observados: o diabetes insípido central, onde o cérebro falha na produção ou liberação do ADH; o diabetes insípido nefrogênico, em que os rins não reagem corretamente ao ADH; e o diabetes insípido gestacional, uma forma rara que pode surgir durante a gravidez. Cada um tem sua causa e tratamento específico.
Sintomas do Diabetes Insípido: Poliúria e Polidipsia
A manifestação mais gritante do DI é a poliúria, que nada mais é que a produção excessiva de urina. Estamos falando de volumes que podem chegar a litros e litros por dia. Imagine a necessidade constante de ir ao banheiro, isso não é normal e precisa ser investigado.
Em paralelo, vem a polidipsia, uma sede extrema e constante. O corpo tenta compensar a perda hídrica desesperadamente, levando a pessoa a beber água sem parar. Essa sede não alivia, mesmo após beber grandes quantidades de líquido. É um ciclo vicioso que desgasta o organismo.
A urina produzida nesses casos é tipicamente muito clara, quase como água, e com pouquíssimos solutos. É o corpo jogando fora a água que deveria estar retendo. Se você ou alguém próximo tem esses sintomas, é um sinal vermelho.
Diagnóstico do Diabetes Insípido: Testes e Exames
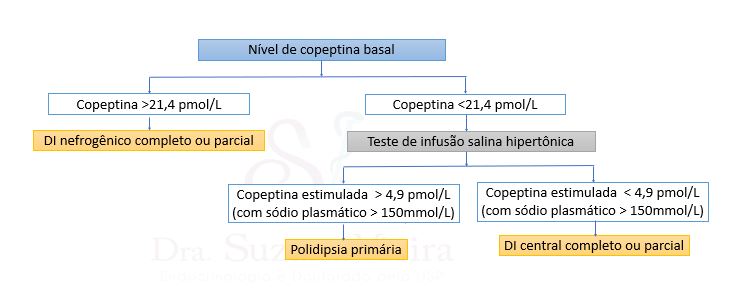
Diagnosticar o DI exige uma investigação cuidadosa. O médico vai começar com uma boa conversa, entendendo seu histórico e seus sintomas. Exames de sangue e urina são fundamentais para avaliar os níveis de eletrólitos, a concentração da urina e descartar outras condições.
Um dos testes mais importantes é o teste de restrição hídrica. Sob supervisão médica, você ficará um tempo sem beber líquidos. Assim, o médico pode medir como seu corpo reage, avaliando a produção de urina e a concentração dela, além de monitorar os níveis de ADH no sangue. É um teste invasivo, mas que dá respostas claras.
Em alguns casos, exames de imagem, como ressonância magnética do cérebro, podem ser necessários para investigar a causa do DI central, como tumores ou lesões. A precisão no diagnóstico é o que vai guiar o tratamento correto. Consulte um endocrinologista ou nefrologista.
Tratamento do Diabetes Insípido: Vasopressina e ADH
O tratamento do diabetes insípido foca em controlar a perda de água e a sede. Para o tipo central, a boa notícia é que a reposição do ADH, geralmente na forma sintética chamada desmopressina, é muito eficaz. Ela pode ser administrada por via nasal, oral ou injetável.
A desmopressina age simulando o ADH natural, ajudando os rins a reterem mais água e diminuindo o volume de urina. O ajuste da dose é feito pelo médico para encontrar o equilíbrio ideal e evitar tanto a poliúria quanto a retenção excessiva de líquidos. É um controle fino do corpo.
No caso do DI nefrogênico, o tratamento é mais desafiador, pois o problema está na resposta dos rins. Pode envolver o uso de diuréticos específicos e uma dieta com baixo teor de sal para reduzir a carga de trabalho dos rins. O manejo da causa subjacente, se houver, também é crucial. Para mais informações técnicas, a Sociedade Brasileira de Endocrinologia e Metabologia (SBEM) é uma ótima fonte: https://www.sbemsp.org.br.
Diabetes Insípido e Insuficiência Renal: Relação e Riscos

A relação entre diabetes insípido e insuficiência renal é complexa e merece atenção. Embora o DI não cause diretamente a insuficiência renal, a desidratação crônica e severa, se não tratada, pode sobrecarregar os rins a longo prazo.
Imagine seus rins trabalhando sem parar para tentar concentrar uma urina que, por natureza, está muito diluída. Com o tempo, essa sobrecarga pode levar a danos renais. A perda excessiva de água também pode desequilibrar eletrólitos essenciais, como o sódio, o que é perigoso para todo o organismo.
É fundamental que o DI seja diagnosticado e tratado corretamente para evitar essas complicações. O acompanhamento médico regular, com exames de função renal, é essencial para quem tem essa condição. A prevenção é sempre o melhor caminho.
Diabetes Insípido em Crianças: Sintomas e Cuidados
Em crianças, os sintomas do diabetes insípido podem ser mais sutis ou confundidos com outras condições. Bebês podem apresentar irritabilidade incomum, choro incessante, febre e dificuldade em ganhar peso. A fralda que fica molhada o tempo todo pode ser um sinal.
Crianças mais velhas podem reclamar de sede constante, fazer xixi na cama (enurese noturna) mesmo após já terem aprendido a controlar a bexiga, e ter um desenvolvimento mais lento. A urina em grande volume e muito clara é um alerta.
O diagnóstico em crianças exige ainda mais cuidado, pois elas não conseguem expressar os sintomas claramente. O acompanhamento pediátrico e, se necessário, de um endocrinologista pediátrico é vital. O tratamento com desmopressina, se indicado, deve ser rigorosamente monitorado para garantir a segurança e o bem-estar da criança. O Hospital Israelita Albert Einstein oferece informações valiosas sobre saúde infantil: https://www.einstein.br.
Diabetes Insípido Central vs. Nefrogênico: Diferenças
A distinção entre o DI central e o nefrogênico é crucial para o tratamento. No DI central, o cérebro tem um problema: ou não produz ADH suficiente ou não o libera na corrente sanguínea. Causas comuns incluem tumores cerebrais, lesões na cabeça, cirurgias ou doenças autoimunes.
Já no DI nefrogênico, o cérebro está funcionando bem e produzindo ADH, mas os rins simplesmente não respondem a ele. É como se o sinal do ADH não chegasse ou não fosse entendido pelas células renais. Isso pode ser causado por medicamentos (como o lítio), doenças renais crônicas ou alterações genéticas. O tratamento para cada um é bem diferente.
Entender essa diferença ajuda a direcionar a investigação médica e a terapia. O médico especialista, como um nefrologista, saberá conduzir os exames para identificar qual tipo de DI está em jogo. Para mais detalhes sobre doenças renais, o MSD Manuals é uma referência: https://www.msdmanuals.com.
Complicações do Diabetes Insípido: Desidratação Severa
A complicação mais temida e imediata do diabetes insípido não tratado é a desidratação severa. Quando o corpo perde mais água do que consegue repor, o volume sanguíneo diminui, a pressão cai e os órgãos vitais podem sofrer danos sérios.
A desidratação pode levar a sintomas como tontura, confusão mental, fraqueza extrema e até perda de consciência. Em casos extremos, pode ser fatal. O desequilíbrio de eletrólitos, especialmente o sódio, é outro risco grave associado à desidratação.
Manter a hidratação adequada é a linha de frente na prevenção dessas complicações. Para quem tem DI, isso significa beber água regularmente, mesmo sem sentir sede, e seguir o tratamento médico à risca. A educação do paciente e da família é fundamental. O Mundo Educação tem um bom panorama sobre o tema: https://mundoeducacao.uol.com.br.
Diabetes Insípido: O Que Fazer Agora?
A verdade é que o diabetes insípido, apesar de raro, é uma condição séria que exige diagnóstico e tratamento adequados. Ignorar os sintomas de sede extrema e micção frequente pode levar a complicações perigosas, como a desidratação severa e danos renais.
O ponto chave é: não se trata de um problema com a glicose, mas sim com o controle hídrico do corpo, mediado pelo hormônio antidiurético (ADH). Entender os diferentes tipos – central, nefrogênico e gestacional – é o primeiro passo para o manejo correto.
Se você se identifica com os sintomas ou conhece alguém que possa estar passando por isso, procure um médico endocrinologista ou nefrologista. Com o diagnóstico preciso e o tratamento correto, que muitas vezes envolve a reposição de vasopressina (desmopressina), é totalmente possível ter uma vida normal e saudável. A informação é o seu maior aliado.
Dicas Extras: O Que Ninguém Te Conta Sobre o Manejo Prático
- O grande segredo do teste de restrição hídrica: Ele não é apenas sobre ‘não beber água’. O protocolo técnico exige monitoramento rigoroso do peso corporal, da osmolaridade plasmática e da urina a cada hora. A verdade é a seguinte: interromper o teste precocemente pode mascarar um DI parcial, então a paciência é parte do diagnóstico.
- Mas preste atenção ao custo-benefício da desmopressina: No Brasil, o frasco de 10 mL com 10 mcg/mL (uso intranasal) custa em média R$ 180,00 e dura cerca de 15 a 30 dias dependendo da dosagem. Para o tipo central, é a terapia padrão-ouro, mas no nefrogênico, ela praticamente não funciona – o pulo do gato é focar em diuréticos tiazídicos e dieta pobre em sódio.
- Aqui está o detalhe da hidratação de verdade: Beber água ad libitum não é suficiente em crises. Você precisa repor não apenas volume, mas eletrólitos. Um soro caseiro bem feito (1 litro de água filtrada, 3,5g de sal e 20g de açúcar) pode evitar uma ida ao pronto-socorro por desidratação hiponatrêmica.
- Vamos combinar sobre o ‘monitoramento caseiro’: Compre um hidrômetro de baixo custo (encontra por R$ 40,00 em farmácias) para medir a densidade da urina em casa. Urina com densidade persistentemente abaixo de 1.005 é um sinal de alerta forte para poliúria patológica, não apenas ‘bebi muita água’.
- Pode confessar que a parte psicológica pesa: A polidipsia constante gera ansiedade social. A dura realidade: planeje rotas com banheiro acessível, carregue sempre uma garrafa de água de 1,5L e avise pessoas próximas sobre sua condição. A normalização é um tratamento adjuvante.
FAQ Técnico: Perguntas Que Todo Especialista Ouve
Qual a diferença prática entre o DI central e o nefrogênico no tratamento?
A diferença é abismal na abordagem terapêutica. O DI central responde brilhantemente à desmopressina sintética (análogo do ADH), que repõe o hormônio faltante. Já o DI nefrogênico, onde o problema está na resistência renal à vasopressina, requer estratégias como diuréticos tiazídicos (ex: hidroclorotiazida) que paradoxalmente reduzem o volume urinário ao induzir leve depleção de sódio, e uma dieta com restrição severa de proteínas e sal para diminuir a carga solutos nos rins.
É possível confundir o diabetes insipidus com um problema renal comum?
Sim, e isso é um erro frequente. A insuficiência renal crônica em estágios avançados também pode cursar com poliúria, mas geralmente vem acompanhada de outros marcadores como creatinina elevada, edema e hipertensão. O diagnóstico diferencial crucial é o teste de restrição hídrica com dosagem de ADH: no DI, o hormônio está baixo (central) ou alto sem efeito (nefrogênico), enquanto na doença renal primária, a resposta é mais complexa e associada à falência do órgão.
O diabetes insipidus gestacional realmente desaparece após o parto?
Na maioria esmagadora dos casos, sim, porque ele é causado pela degradação excessiva da vasopressina pela enzima vasopressinase, produzida pela placenta. Após o parto, a fonte da enzima é removida e os níveis hormonais se normalizam em semanas. No entanto, é vital monitorar, pois em raras situações pode revelar um DI central subclínico que persistirá, exigindo investigação neurológica com ressonância magnética de hipófise.
Conclusão: Seu Novo Olhar Sobre o Diabetes Insipidus
Validação: Se você chegou até aqui, já não vê o diabetes insipidus como um ‘mistério’. Você entende a mecânica da vasopressina, diferencia os tipos pela raiz do problema e conhece os custos reais do tratamento no Brasil. Seu olhar agora é técnico e crítico.
Ação: O desafio de hoje é simples: se você ou alguém próximo tem sintomas sugestivos, pare de adivinhar. Anote por 24 horas o volume aproximado de urina (use um medidor caseiro) e a ingestão hídrica. Dados concretos valem mais que qualquer suposição na hora de buscar um endocrinologista ou nefrologista.
Engajamento: E aí, vamos debater: no Brasil, onde o acesso à desmopressina pode ser difícil pelo SUS, você acha que o manejo com hidroclorotiazida para formas leves de DI nefrogênico deveria ser a primeira opção, mesmo com seus efeitos colaterais potenciais, em vez de insistir em um medicamento de alto custo?

