Você já se sentiu perdido no meio de tantos nomes e siglas de insulina? A verdade é que escolher o tipo certo pode ser o divisor de águas no controle do diabetes, mas a confusão é imensa. Muita gente acha que insulina é tudo igual, e isso está longe de ser verdade.
Cada tipo tem um tempo de ação, um pico e uma finalidade específica. Usar a insulina errada no momento errado pode levar a hipoglicemias perigosas ou a um controle glicêmico ruim. Vamos descomplicar de vez esse assunto, sem jargões técnicos desnecessários.
Tipos de insulina: rápida, lenta e intermediária – entenda de uma vez por todas
As insulinas se dividem basicamente em dois grandes grupos: as prandiais, que agem rápido e cobrem as refeições, e as basais, que mantêm a glicemia estável ao longo do dia e da noite. As insulinas de ação rápida e ultrarrápida, como Lispro, Asparte e Glulisina, são usadas antes de comer para evitar picos de açúcar após a refeição.
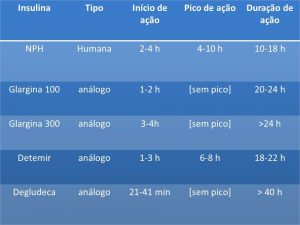
Já as insulinas de ação intermediária (NPH) e longa/ultralonga (Glargina, Detemir, Degludeca) funcionam como uma base, liberando insulina de forma constante por horas. A NPH, por exemplo, tem pico entre 4 e 8 horas e dura cerca de 12 a 18 horas, enquanto a Degludeca pode passar de 24 horas, reduzindo o risco de hipoglicemia noturna.
No SUS, você encontra as insulinas humanas NPH e Regular, mas os análogos (rápidos e prolongados) também estão disponíveis em alguns protocolos. Saber a diferença entre elas é essencial para montar um esquema basal-bolus eficiente, que imita a produção natural do pâncreas.
A Revolução das Insulinas: Entenda os Tipos e Transforme Seu Tratamento
A jornada no controle do diabetes passa, invariavelmente, pela compreensão profunda dos diferentes tipos de insulina disponíveis. Cada formulação é desenhada com um propósito específico, atuando em tempos distintos para mimetizar a secreção natural do hormônio pelo pâncreas. Saber identificar qual delas se encaixa melhor no seu perfil é um passo crucial para uma vida com mais qualidade e segurança glicêmica.
Vamos desmistificar esse universo e te guiar pelas opções, desde as mais tradicionais até as inovações que estão mudando o jogo em 2026. Pode confessar, a variedade pode assustar, mas com a informação certa, você ganha o poder de tomar decisões mais assertivas junto ao seu médico.
| Tipo de Insulina | Início de Ação | Pico de Ação | Duração do Efeito | Exemplos |
|---|---|---|---|---|
| Rápida/Ultrarrápida (Prandial) | Minutos (5-15) | 1-2 horas | 2-5 horas | Lispro, Asparte, Glulisina |
| Regular (Humana) | 30-60 min | 2-4 horas | 5-8 horas | Insulina Humana Regular |
| Intermediária (NPH) | 1-2 horas | 4-12 horas | 14-24 horas | Insulina NPH |
| Lenta/Prolongada (Basal) | 1-4 horas | Sem pico definido ou baixo | 16-24 horas | Glargina, Detemir |
| Ultralonga (Basal) | 1-2 horas | Sem pico definido ou baixo | > 24 horas | Degludeca |
| Pré-misturada (Bifásica) | Variável | Variável | Variável | Ex: Novomix 30 |
| Semanal | Variável | Variável | ~ 7 dias | Icodeca (lançamento em 2026) |
O que são tipos de insulina e como funcionam
A insulina é um hormônio vital produzido pelo pâncreas, responsável por permitir que a glicose (açúcar) do sangue entre nas células para ser usada como energia. No diabetes, essa função é comprometida, seja pela falta de produção (Tipo 1) ou pela resistência à ação (Tipo 2). Os tipos de insulina para diabetes que utilizamos como tratamento são variações sintéticas ou análogas que imitam a ação natural, mas com perfis de ação controlados. Elas são classificadas principalmente pelo tempo que levam para começar a agir, atingir o pico de eficácia e quanto tempo duram no organismo.
Leia também: O que significa carboidrato e por que ele é seu melhor aliado
Essa distinção é fundamental porque cada tipo atende a uma necessidade específica: controlar o açúcar que sobe após as refeições (glicemia pós-prandial) ou manter níveis estáveis ao longo do dia e da noite (glicemia basal). A escolha correta e o esquema de aplicação são a chave para evitar tanto a hiperglicemia quanto a perigosa hipoglicemia.
A verdade é a seguinte: entender o tempo de ação da insulina é o primeiro passo para um manejo eficaz.
Insulina de ação rápida: usos e exemplos

As insulinas de ação rápida e ultrarrápida, como Lispro, Asparte e Glulisina, são verdadeiras heroínas na hora de controlar os picos de glicose que surgem após as refeições. Elas agem em questão de minutos, geralmente 5 a 15 minutos após a aplicação, e seu pico de ação ocorre entre 1 a 2 horas. Por isso, a recomendação é aplicá-las logo antes de comer ou, em alguns casos, até 20 minutos após o início da refeição.
Seu uso é essencial no esquema basal-bolus, onde complementam a ação das insulinas de longa duração. Elas são a escolha ideal para cobrir os carboidratos ingeridos, evitando que o açúcar no sangue suba demais. A precisão na contagem de carboidratos e no ajuste da dose é crucial aqui, pois seu tempo de ação curto exige monitoramento constante.
Leia também: CID E88 o que significa? O código que esconde um alerta metabólico
Aqui está o detalhe: a rapidez de ação dessas insulinas exige disciplina e atenção redobrada.
O uso de insulinas rápidas e ultrarrápidas é um dos pilares para quem busca um controle glicêmico mais flexível e próximo do fisiológico, especialmente em pacientes com diabetes tipo 1.
Insulina de ação intermediária: NPH e Regular
As insulinas NPH (Neutral Protamine Hagedorn) e Regular (Insulina Humana Solúvel) são as mais tradicionais e, felizmente, ainda muito acessíveis, inclusive pelo SUS. A insulina Regular tem um início de ação mais lento que as rápidas, começando a agir em cerca de 30 a 60 minutos, com um pico entre 2 a 4 horas e duração de 5 a 8 horas. Ela pode ser usada para cobrir refeições ou como parte de um esquema basal, mas seu pico mais pronunciado exige cuidado para evitar hipoglicemia.
Já a NPH é uma insulina de ação intermediária, com início de ação em 1 a 2 horas, pico entre 4 a 12 horas e duração que pode chegar a 24 horas. Ela é frequentemente usada como insulina basal, aplicada geralmente uma ou duas vezes ao dia. O seu pico de ação mais amplo e variável é um ponto de atenção, demandando um planejamento alimentar cuidadoso para evitar quedas bruscas de glicose.
Pode confessar: a NPH e a Regular exigem um bom entendimento do seu padrão de vida e alimentação para serem usadas com segurança.
Insulina de ação prolongada: glargina, detemir e degludeca

As insulinas de ação prolongada, como Glargina, Detemir e a mais recente Degludeca, são as estrelas do controle basal. Elas foram desenvolvidas para fornecer uma cobertura de insulina mais estável e previsível ao longo de 24 horas ou mais, com o objetivo de mimetizar a produção contínua de insulina pelo pâncreas. Diferente das insulinas mais antigas, elas possuem um pico de ação muito baixo ou inexistente, o que reduz significativamente o risco de hipoglicemia noturna.
A Glargina e a Detemir geralmente cobrem um período de até 24 horas, podendo ser aplicadas uma vez ao dia. A Degludeca, uma insulina ultralonga, oferece uma duração ainda maior, ultrapassando as 24 horas, o que confere uma flexibilidade sem precedentes no horário da aplicação. Essa característica é um avanço notável, especialmente para quem tem rotinas mais imprevisíveis.
O grande segredo? Essas insulinas basais modernas trazem uma segurança e liberdade que transformam o dia a dia de quem vive com diabetes.
- Glargina U100 e U300: Diferentes concentrações para diferentes necessidades.
- Detemir: Necessita de duas aplicações diárias em alguns casos.
- Degludeca: Flexibilidade de horário inigualável.
Acesse mais informações sobre as orientações de enfermagem para o tratamento do diabetes: Saiba Mais.
Insulina análoga vs insulina humana: diferenças principais
A principal distinção entre a insulina análoga e a insulina humana reside na sua estrutura molecular e, consequentemente, no seu perfil de ação. As insulinas humanas, como a NPH e a Regular, são cópias exatas da insulina produzida pelo nosso corpo. Embora eficazes, elas tendem a ter um início de ação mais lento e picos de ação mais pronunciados, o que pode aumentar o risco de hipoglicemia, especialmente se a aplicação não for perfeitamente sincronizada com a alimentação.
Já as insulinas análogas, como Lispro, Asparte, Glulisina (rápidas) e Glargina, Detemir, Degludeca (longas), são modificadas geneticamente para otimizar seu tempo de ação. As análogas rápidas agem mais rápido e têm duração menor, sendo ideais para cobrir refeições. As análogas de longa duração oferecem um perfil mais plano, sem picos significativos, garantindo uma cobertura basal mais segura e previsível. O SUS já disponibiliza algumas dessas opções, ampliando o acesso a tratamentos mais modernos.
Olha só: a escolha entre análoga e humana muitas vezes se resume à busca por um controle mais seguro e com menos oscilações glicêmicas.
Entenda as principais diferenças entre os tipos de insulinas: Confira aqui.
Esquema basal-bolus: como combinar insulinas
O esquema basal-bolus é considerado o padrão ouro para o tratamento intensivo do diabetes, especialmente para quem usa insulina. Ele consiste em combinar dois tipos de insulina: uma insulina basal (ação longa ou ultralonga, como Glargina ou Degludeca) que é aplicada uma ou duas vezes ao dia para manter os níveis de glicose estáveis entre as refeições e durante a noite, e insulinas bolus (ação rápida ou ultrarrápida, como Lispro ou Asparte) que são aplicadas antes das refeições para cobrir a glicose proveniente dos alimentos e corrigir eventuais hiperglicemias.
Este regime imita de perto a secreção fisiológica de insulina, oferecendo um controle glicêmico superior e maior flexibilidade. A dose da insulina bolus é ajustada com base na quantidade de carboidratos a serem consumidos e no nível de glicose no momento da aplicação. É um método que exige educação terapêutica e monitoramento frequente da glicemia, mas que proporciona resultados notáveis em termos de controle e qualidade de vida.
Atenção: a combinação basal-bolus é a que mais se aproxima do funcionamento natural do pâncreas.
O esquema basal-bolus permite um controle glicêmico mais fino e adaptável às necessidades individuais, sendo fundamental para pacientes com diabetes tipo 1 e muitos com tipo 2.
Insulina inalatória e insulina semanal: novas opções
O ano de 2026 nos traz inovações que prometem simplificar ainda mais o tratamento do diabetes. A insulina inalatória (como a Afrezza) oferece uma alternativa para a cobertura prandial, sendo inalada antes das refeições. Sua absorção é rápida através dos pulmões, agindo de forma semelhante às insulinas rápidas injetáveis, mas sem a necessidade de agulhas para essa finalidade. É uma opção interessante para quem tem aversão a injeções, embora exija avaliação da função pulmonar.
A grande novidade em 2026 é a chegada da insulina semanal, como a Icodeca. Essa formulação revolucionária é aplicada apenas uma vez por semana, oferecendo uma conveniência sem precedentes e reduzindo a carga de autogerenciamento da doença. Ela atua como uma insulina basal, mantendo os níveis glicêmicos estáveis por um período prolongado. Essa inovação é um marco para pacientes com diabetes tipo 1 e tipo 2, especialmente aqueles que enfrentam dificuldades com a adesão a regimes de múltiplas injeções diárias.
O futuro já chegou: a insulina semanal é um divisor de águas na terapia do diabetes.
Saiba mais sobre a insulina semanal: Entenda como funciona.
Como escolher a insulina ideal para cada paciente
A escolha da insulina ideal é um processo altamente individualizado, que deve ser conduzido por um profissional de saúde experiente. Não existe uma resposta única para ‘qual a melhor insulina para mim’. Fatores como o tipo de diabetes (Tipo 1 ou Tipo 2), o tempo de diagnóstico, o controle glicêmico atual, a presença de complicações, o estilo de vida, a rotina diária, a capacidade de autogerenciamento e até mesmo as preferências do paciente são considerados.
Para o diabetes tipo 1, o esquema basal-bolus com insulinas análogas rápidas e basais de longa duração é frequentemente a primeira escolha. Já para o diabetes tipo 2, a abordagem pode variar desde insulinas mais simples, como a NPH e Regular, até esquemas mais complexos, dependendo da progressão da doença. A disponibilidade e o custo dos tipos de insulina também são fatores importantes no Brasil, e o SUS desempenha um papel crucial ao oferecer opções essenciais.
O pulo do gato: a melhor insulina é aquela que se adapta à sua vida e te ajuda a alcançar seus objetivos de saúde com segurança.
Confira mais sobre os tipos de insulina: Veja aqui.
Impacto e Veredito: O Futuro das Insulinas em 2026
Em 2026, o cenário do tratamento com insulina para diabetes é mais promissor e personalizado do que nunca. A tendência clara é a migração para formulações que oferecem maior conveniência, segurança e controle glicêmico aprimorado. A insulina semanal representa um salto quântico nesse sentido, prometendo aliviar o fardo diário do tratamento para milhões de brasileiros.
Além disso, a contínua evolução das bombas de insulina e sistemas de monitoramento contínuo de glicose (CGM) integrados, que se comunicam com as canetas de insulina, criam um ecossistema de cuidado cada vez mais inteligente. O foco está em reduzir a carga do paciente, minimizar os riscos de hipo e hiperglicemia e, acima de tudo, permitir que as pessoas vivam suas vidas plenamente, com a diabetes sob controle efetivo. A tecnologia e a ciência estão convergindo para oferecer um futuro onde o manejo da diabetes é mais simples e eficaz.
Meu veredito: A inovação em insulinas em 2026 não é apenas sobre novos medicamentos, mas sobre devolver autonomia e qualidade de vida aos pacientes.
Leia também: CID diabetes mellitus tipo 2: o código que pode garantir seu tratamento e auxílio
Seu plano de ação para escolher a insulina ideal
Chega de teoria. Vamos transformar esse conhecimento em três passos práticos que você pode aplicar hoje mesmo para entender melhor seu tratamento e conversar com seu médico.
Passo 1: Identifique seu padrão glicêmico
Antes de entender qual insulina é para você, observe seus números. Anote suas glicemias de jejum, pré e pós-refeições por uma semana.
Isso revela se você precisa de mais cobertura basal (jejum elevado) ou prandial (picos após comer). Leve esse diário para sua consulta.
Passo 2: Conheça as opções disponíveis no SUS e planos
No SUS, você tem acesso a NPH (basal) e Regular (prandial), além de análogos em situações específicas. Planos de saúde costumam cobrir análogos de ação rápida e longa.
Pergunte ao seu médico se há necessidade de solicitar exceção para análogos mais modernos, como a insulina Degludeca ou a semanal Icodeca.
Passo 3: Simule o esquema com seu médico
Com os dados em mãos, seu endocrinologista pode desenhar um regime personalizado. Teste por alguns dias e ajuste conforme a resposta.
Lembre-se: a insulina não é única para sempre. Reavalie periodicamente, pois suas necessidades mudam com peso, atividade física e estresse.
Perguntas frequentes sobre tipos de insulina
Posso misturar insulinas de ação rápida e NPH na mesma seringa?
Sim, é uma prática comum, mas deve ser feita com cuidado. Aspire primeiro a insulina de ação rápida (Regular) e depois a NPH para evitar contaminação.
Consulte seu médico ou enfermeiro para aprender a técnica correta, pois a mistura inadequada pode alterar a ação das insulinas.
Qual a diferença entre insulina Glargina e Degludeca?
Ambas são basais de ação prolongada, mas a Degludeca tem duração superior a 42 horas, permitindo maior flexibilidade de horário. A Glargina dura cerca de 24 horas e é mais estudada em gestação.
A escolha depende do perfil glicêmico e da adesão: Degludeca é vantajosa para quem esquece doses, enquanto Glargina é opção consolidada no SUS.
Insulina inalável funciona para todos os tipos de diabetes?
A Afrezza é indicada apenas para diabetes tipo 1 e tipo 2 em adultos, como insulina prandial. Não substitui a basal e é contraindicada para fumantes ou pessoas com doenças pulmonares.
Seu uso é restrito e exige avaliação de função pulmonar antes de iniciar. Não é primeira linha no Brasil.
Escolher o tipo de insulina certo é o alicerce de um controle glicêmico eficaz. Cada paciente é único, e a individualização do tratamento faz toda a diferença na qualidade de vida.
Compartilhe este artigo com seu médico na próxima consulta. Use-o como ponto de partida para uma conversa mais profunda sobre suas opções terapêuticas.
A evolução das insulinas, como as formulações semanais, aponta para um futuro com menos punções e mais liberdade. A tecnologia está a seu favor.

